Sommaire

Le diabète est devenu un problème de santé de plus en plus préoccupant dans tous les pays riches. C’est ce qu’on appelle une « maladie de civilisation », liée à une alimentation trop riche et à trop peu d’exercice physique.
Par rapport à nos ancêtres préhistoriques, nous courons beaucoup moins et nous mangeons beaucoup plus! Or notre organisme fonctionne toujours comme à cette époque lointaine, car il faut des milliers d’années pour s’adapter à de tels changements de vie.
Résultat: nous prenons du poids, de plus en plus de poids, et le diabète se répand comme une véritable épidémie !
En réalité, il existe plusieurs types de diabète.
Celui qui nous préoccupe ici est le diabète de type 2.

Le diabète de type 2 était parfois appelé diabète de la maturité car il ne survenait jadis que chez les personnes après la cinquantaine. De nous jours toutefois, il commence de plus en plus tôt et touche parfois même des adolescents trop corpulents. C’est le type de diabète le plus fréquent (plus de 90% des cas de diabète).
Le diabète de type 1 est tout à fait différent: il touche principalement les jeunes, n’a rien à voir avec la prise de poids et se traite exclusivement par injections d’insuline. Il ne sera pas question du diabète de type 1 dans ce dossier.
Dans le diabète de type 2, le corps devient progressivement incapable de bien utiliser le glucose (le sucre qui circule dans notre sang). Le taux du sucre (on parle de glycémie) se maintient à un niveau trop élevé dans le sang, ce qui occasionne de nombreux dégâts un peu partout dans nos organes.
Le diabète est un problème chronique: ceci veut dire qu’on ne peut en guérir définitivement. Une surveillance et un traitement permanents sont nécessaires.
Ce dossier vous propose des outils pour mieux vivre avec votre diabète.
Savoir, accepter, agir et rechercher de l’aide, voilà les pistes que nous vous proposons d’explorer dans les pages qui suivent. Le sommaire repris en haut de page vous permet de choisir les sujets qui vous intéresse le plus. Progressivement, au fil des semaines ou des mois, d’autres sujets vous intéresseront probablement. N’hésitez donc pas à revenir pour consulter ce dossier!
![]()
Qu’est-il utile de savoir sur le diabète?
Dans ce chapitre, nous vous proposons des informations, notamment
- sur les signes du diabète,
- le dépistage du diabète,
- les complications possibles liées au diabète,
- les mesures préventives qui aident à éviter le diabète.
Ce chapitre vous résume l’essentiel, mais n’hésitez pas à poser des questions à votre médecin généraliste pour en savoir plus!
Le diabète de type 2 est la conséquence d’une chaîne de perturbations.
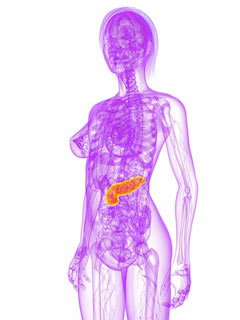
L’insuline est une hormone fabriquée par le pancréas. Cet organe est situé dans le ventre (voir illustration). L’insuline agit comme une clé qui permet l’entrée du glucose dans le foie et les muscles, où il est consommé. En conséquence, le taux de glucose (glycémie) dans le sang reste dans des limites stables.
Avec l’excès de poids et l’accumulation de graisses dans les organes apparaît une résistance à l’insuline. La clé fonctionne moins bien et le glucose s’accumule dans le sang. Le pancréas répond à cette augmentation de la glycémie, en produisant plus d’insuline. Mais au fil des mois et des années, il s’épuise et devient incapable de produire suffisamment d’insuline.
Finalement, à la résistance à l’insuline s’ajoute un déficit, voire un arrêt, de production d’insuline.
Quels sont les signes du diabète de type 2?
Au début, parfois pendant plusieurs années, il n’y a aucun signe. On découvre le diabète lors d’une prise de sang, en constatant que la glycémie (le taux de glucose dans le sang) est trop élevée.
S’il n’y a aucun signe, cela ne veut pas dire que le diabète est bénin: l’excès de sucre dans le sang provoque progressivement des dégâts dans divers organes. Ce sont parfois ces complications qui attirent l’attention sur le diabète: baisse de la vue, perte de sensibilité de la peau (jambes et pieds surtout), mauvaise cicatrisation des blessures, etc.
Parfois, des signes liés à l’excès de glucose dans le sang (hyperglycémie) permettent le diagnostic: envie fréquente d’uriner, augmentation de la soif et de la faim, fatigue inexpliquée, perte de poids…

Est-il utile de demander un dépistage du diabète à son médecin?
Un dépistage est utile chez certaines personnes à risque accru de faire un diabète.
Pour évaluer le risque de diabète, le médecin généraliste peut calculer un indice de risque. Cette évaluation est généralement recommandée dès l’âge de 40 ans, mais parfois plus tôt dans la vie. Le risque est accru par les éléments suivants:
- L’âge
- L’excès de poids, calculé sur l’IMC
- Le tour de taille est également un moyen intéressant pour détecter un risque de diabète. Le risque est plus élevé lorsque le tour de taille excède 102 cm chez les hommes et 88 cm chez les femmes
- La prise de médicaments pour soigner une hypertension
- Une insuffisance d »activité physique quotidienne et de consommation de fruits et légumes
- Les antécédents familiaux de diabète: un parent (mère, père, frère ou sœur) atteint de diabète;
- Les antécédents d’excès de sucre dans le sang (par exemple un diabète pendant une grossesse, ou un diabète apparu lors d’une intervention chirurgicale et ayant disparu ensuite);
Le dépistage consiste en une mesure de la glycémie (taux de sucre dans le sang) sur un échantillon de sang prélevé à jeun.
Parfois, un dosage de l’hémoglobine glyquée ou un test de tolérance au glucose est réalisé.
Chez une personne à risque accru, si le résultat est normal, le dépistage devrait être répété tous les 3 ans (parfois tous les ans en cas de risque important).
Bon à savoir : chez les personnes qui présentent un risque élevé de maladies cardiovasculaires, notamment en raison d’une obésité, d’une hypertension ou d’un excès de cholestérol, il est important de surveiller régulièrement la glycémie pour détecter au plus tôt un éventuel début de diabète. En effet, si un diabète vient s’ajouter aux autres facteurs de risques cardiovasculaires, il augmente considérablement ceux-ci.
Feu orange : une prise de sang pour mesurer la glycémie doit aussi être faite chez les personnes qui présentent des signes qui font penser au diabète, en cas de prise de certains médicaments (cortisone) ou d’atteinte du pancrés (alcoolisme notamment).
La glycémie
La glycémie est la mesure du taux du glucose (sucre) dans le sang.
La glycémie est normale lorsqu’elle est mesurée inférieure à 100 mg/ml lors d’une prise de sang à jeun (c’est-à-dire au moins 8 heures sans absorption d’aliment avant la prise de sang).
Le pré-diabète est une situation qui précède, de quelques mois à années, l’installation du diabète. On détecte un pré-diabète à l’occasion d’une prise de sang à jeun. La glycémie (taux de sucre dans le sang) mesurée est supérieure à la normale (égale ou supérieure à 100 mg/ml), mais inférieure à 126 mg/ml.
Le diabète est confirmé lorsqu’à deux reprises, la mesure de la glycémie à jeun est supérieure ou égale à 126 mg/ml.
Une glycémie mesurée non à jeun et supérieure ou égale à 200 mg/ml signe également la présence d’un diabète.
Des études montrent qu’une personne pré-diabétique peut retarder l’apparition du diabète (voire empêcher son apparition). Comment ? Un changement des habitudes de vie donne ce pouvoir d’influencer positivement son bien-être!
Il s’agit:
- de perdre progressivement entre 5 et 10% de son poids corporel (en adoptant une alimentation équilibrée et variée, de préférence de type méditerranéen);
- de pratiquer ± 30 minutes d’exercice physique par jour.
En outre, pour réduire le risque cardiovasculaire, un arrêt du tabac est très fortement recommandé.
Les complications aiguës du diabète de type 2

Avec le diabète, il faut distinguer les complications aiguës d’une part, et les complications chroniques d’autre part.
Les complications aiguës du diabète de type 2 sont liées à l’évolution de la glycémie (le taux de sucre dans le sang).
Quand il y a trop de glucose, on parle d’hyperglycémie.
L’hyperglycémie peut provoquer une déshydratation grave (le corps manque d’eau), de la somnolence, une sensation de fatigue, voire dans les cas les plus graves un coma.
La glycémie peut se dérégler très rapidement lors d’une maladie aiguë comme une infection (par exemple une infection urinaire, une grippe).
C’est aussi le cas en cas de prise d’un médicament comme la cortisone.
En cas d’hyperglycémie, votre médecin vous conseillera peut-être d’augmenter la dose de certains médicaments que vous prenez pour contrôler votre diabète. Parfois, un traitement à l’insuline sera nécessaire pendant quelques jours ou semaines.
Agir en cas d’infection:
- Vous devez contacter rapidement votre médecin
- Vous devez aussi mesurer régulièrement (3 fois par jour) votre glycémie
- Vous devez boire plus d’eau qu’habituellement (2 à 3 litres/jour).
Quand il y a trop peu de glucose, on parle d’hypoglycémie.
Le diabète se caractérise par une augmentation de la glycémie.
Les médicaments utilisés pour contrôler le diabète (et éviter ses complications) aident à abaisser le taux de sucre dans le sang.
Lorsque le taux du glucose descend trop, en dessous de 70 mg/dl, des signes peuvent apparaître.
Il est important de bien les connaître: transpirations, tremblements, palpitations, difficulté de concentration, troubles du comportement, accès de mauvaise humeur ou de nervosité, somnolence. Lorsque le glucose descend vraiment trop bas, un coma s’installe.
Expliquez ces signes à votre entourage. Si ces signes apparaissent, il faut que les personnes de votre entourage (familial, professionnel) soient bien informées et puissent vous aider si nécessaire.
Agir en cas de signes d’hypoglycémie:
- Prenez immédiatement 2 ou 3 morceaux de sucre ou 3 à 5 comprimés de dextrose ou un demi-verre de jus de fruits ou de « soft drink » (attention, pas de produit « light » car il ne contient pas de sucre).
- Les signes doivent s’atténuer et disparaître en 10-15 minutes. A ce moment, vous pouvez manger une tartine ou une portion de fruits, qui vous apportent des sucres à digestion plus lente.
- En cas de coma, une injection de glucose en intraveineux ou·une injection d’un médicament appelé Glucagon doit être faite.
Les complications chroniques du diabète de type 2
Avec le diabète, il faut distinguer les complications aiguës d’une part, et les complications chroniques d’autre part.
Lorsqu’on est diabétique sans le savoir, ou lorsque le diabète n’est pas bien contrôlé et soigné, l’état de santé se dégrade à bas bruit.
Le glucose en excès dans le sang pendant des années finit par endommager sérieusement plusieurs organes:
- Les yeux: des lésions de la rétine (rétinopathie) peuvent provoquer une perte de vision irréversible.
Le diabète est la principale cause de cécité dans les pays riches; - Les reins: les filtres rénaux sont très vite abîmés par l’excès de glucose. Il existe parfois une insuffisance rénale (néphropathie) bien avant que le diabète ne soit diagnostiqué. Le diabète est la principale cause d’insuffisance rénale dans notre pays.
- Le système nerveux: les nerfs abîmés par l’excès de glucose peuvent provoquer des douleurs et/ou une perte de sensibilité de la peau, surtout des membres inférieurs.
- Le pied diabétique en est une conséquence directe: la perte de sensibilité explique que les personnes se blessent plus vite, mais ne s’en rendent par compte. Et par ailleurs, le diabète ralentit le processus de cicatrisation. Résultat: les plaies ne guérissent pas;
Les atteintes du système nerveux peuvent aussi entraîner de l’impuissance, des chutes de tension, des difficultés à uriner, etc; - Le système cardiovasculaire: le diabète, surtout s’il vient s’ajouter à une hypertension artérielle ou à un excès de cholestérol, augmente considérablement le risque de faire un infarctus du myocarde ou un accident vasculaire cérébral.
Heureusement, une bonne prise en charge du diabète permet de maintenir le taux de glucose dans des limites raisonnables et d’éviter ainsi l’apparition de toutes ces complications, ou de les retarder très fortement.
Bon à savoir : pour ne pas augmenter fortement le risque de complications, il est essentiel qu’une personne diabétique arrête de fumer!
Peut-on éviter le diabète?
On peut diminuer fortement le risque de faire un diabète de type 2 en adoptant un mode de vie sain.

- Pratiquer une activité physique tous les jours pendant 30 minutes au moins;
- Avoir une alimentation variée et équilibrée;
- Prendre 3 repas par jour à des heures régulières;
- Manger beaucoup d’aliments riches en fibres comme les céréales complètes (pain complet, riz brun, flocons d’avoine, etc), les légumes et les fruits;
- Manger peu d’aliments contenant des graisses animales (charcuterie, viandes grasses, beurre, pâtisseries, certaines préparations industrielles, etc);
- Manger avec modération les aliments contenant des sucres ajoutés.
Ces habitudes de vie suffisent généralement à garder un poids normal, ce qui est bonne assurance vis-à-vis du risque de diabète (IMC entre 20 et 25).
La « pyramide alimentaire » est un moyen visuel pour imager les règles d’une alimentation variée et équilibrée.
![]()
Accepter le diabète pour mieux le gérer

Dans cette section, nous vous proposons des outils pour mieux gérer votre diabète. Diverses fiches vous aideront à discuter avec votre médecin généraliste.
Nous avons aussi rencontré pour vous de nombreuses personnes diabétiques. Elles nous ont raconté leur histoire: leurs questions, leurs peurs, leur révolte, leur refus de la maladie.
Nous avons repris des extraits de ces témoignages dans les fiches et certaines vidéos qui vous sont proposées ci-dessous.
Les 6 fiches proposées pourront vous aider à réfléchir et à préparer vos consultations chez votre médecin généraliste.
Lisez-les, imprimez-les et notez ce que vous voulez dire à votre médecin.
Votre médecin vous a annoncé que vous avez un diabète ?
Fiche 1 – Que pensez-vous, que savez-vous de cette maladie?
Notez vos réponses, pour en parler avec votre médecin lors de votre prochaine consultation.
Gardez vos notes pour les relire dans quelques mois, vous pourrez ainsi voir si vous avez changé d’idées.
Nous avons réuni des personnes pour parler de leur diabète. Elles nous ont expliqué pourquoi, selon elles, elles étaient diabétiques.
– J’ai mangé trop de gâteau toute ma vie, j’aime le sucre, les glaces…
– Mon papa avait le diabète, c’est héréditaire.
– C’est parce qu’on ne fait pas attention à soi.
– Les chagrins peuvent être cause de maladies. Quand on a dur de se remettre…
– Je m’énerve trop. Le stress…
– C’est la vie, c’est venu comme cela.
– Je suis trop gros, alors…
– C’est quand le sang devient comme du sirop, épais. Il ne va plus partout.
– Mon sucre ne va pas dans mes cellules, mais dans le sang et les urines.
Fiche 2 – Comment réagissez-vous? Quels sentiments ressentez-vous?
Notez vos réponses, pour en parler avec votre médecin lors de votre prochaine consultation.
Gardez vos notes pour les relire dans quelques mois, vous pourrez ainsi voir si vous avez changé d’idées.
Nous avons réuni des personnes pour parler de leur diabète. Elles nous ont expliqué leurs réactions et sentiments vis-à-vis de cette maladie.
– Pourquoi moi et pas eux?
– Il faut accepter. Cela fait partie du vieillissement.
– Je n’ai pas envie d’en parler.
– Je n’y crois pas, c’est pas possible, cela va s’arranger.
– Je suis fâché: sur moi, sur les autres, je ne sais pas expliquer ! J’en veux à mon mari.
– On aurait dû le voir plus tôt.
– On est puni parce qu’on a mal mangé, et pourtant c’est pas notre faute si on doit manger un sandwich vite sur un coin de table…
Fiche 3 – Qu’attendez-vous du medecin? Du traitement?
Notez vos réponses, pour en parler avec votre médecin lors de votre prochaine consultation.
Gardez vos notes pour les relire dans quelques mois, vous pourrez ainsi voir si vous avez changé d’idées.
Nous avons réuni des personnes pour parler de leur diabète. Voici ce que qu’elles nous ont dit de leurs attentes vis-à-vis de leur médecin généraliste.
– Un médecin généraliste, il doit me comprendre.
– Ecouter c’est important. Et puis expliquer…
– Moins de médicaments. Des conseils.
– Il doit prendre le temps, sinon on ne comprend pas!
Fiche 4 – Votre médecin vous a prescrit un médicament.
Qu’attendez-vous de ce médicament? Pour quelle raison votre médecin vous l’a-t-il prescrit? Combien de comprimés (injections, etc) devez-vous prendre, et à quel moment? Avez-vous des difficultés avec ce médicament? Avez-vous l’impression que le médicament vous convient? Quels effets ressentez-vous?
Notez vos réponses, pour en parler avec votre médecin lors de votre prochaine consultation.
Gardez vos notes pour les relire dans quelques mois, vous pourrez ainsi voir si vous avez changé d’idées.
Nous avons réuni des personnes pour parler de leur diabète. Voici ce que certaines nous ont dit de leurs médicaments.
– Les médicaments et moi, on n’est pas copain!
– J’ai commencé à les prendre pour faire plaisir à mon médecin.
– Les médicaments, cela me rappelle que je suis malade…
– C’est une contrainte.
– Je prends le médicament et je ne me sens pas mieux.
Fiche 5 – Votre médecin vous a donné des conseils (exercice, alimentation, etc)
Qu’attendez-vous de ces changements ? Selon vous, pour quelle raison votre médecin vous a-t-il donné ces conseils? Avez-vous des difficultés pour appliquer ces conseils?
Notez vos réponses, pour en parler avec votre médecin lors de votre prochaine consultation.
Gardez vos notes pour les relire plus tard, vous pourrez ainsi voir si vous avez changé d’idées..
Nous avons réuni des personnes pour parler de leur diabète. Voici ce que certaines nous ont dit de leur mode de vie.
– Je veux bien faire des efforts, mais pas qu’ils me pourrissent la vie.
– Je ne m’applique pas assez bien. Pour moi maintenant, je ne vois pas d’avantages.
– J’ai pris un chien, comme cela je le promène tous les jours et c’est une compagnie.
– J’adore manger, alors pour moi tout est bon.
Fiche 6 – Le diabète et vous.
Cela fait quelques mois que vous savez être atteint du diabète. Votre vie a-t-elle changé depuis que vous le savez?
Racontez ce qui a changé.
Et si vous en avez envie, parlez-en avec votre médecin lors de votre prochaine consultation, ou avec une personne de votre entourage en qui vous avez confiance.
Nous avons réuni des personnes pour parler de leur diabète. Voici ce que certaines nous en ont dit.
– C’est dur, mais cela permet de réfléchir sur sa vie.
– Je vis autrement, c’est à la fois bien et pas bien.
– Ma famille s’occupe mieux de moi maintenant.
– J’embête tout le monde, mes enfants, mon mari, alors je m’isole…
– Je suis devenu prisonnier de l’insuline: je ne peux pas me promener comme je veux.
– Je ne peux pas manger comme je veux.
– Je n’ai pas envie d’en parler. Si on me pose la question, je réponds.
– Je ne veux pas qu’on me considère comme malade, alors je continue à faire plein de choses.
– Je me prive de sorties et de restos pour ne pas devoir dire non.
– Moi, ça va, je me suis habituée, c’est pas si grave en fait…
Il y a toujours le copain qui dit que pour une fois, ça ne peut pas faire de mal
![]()
Agir pour mieux vivre avec son diabète

Dans cette section, nous abordons le traitement du diabète. Comme vous le verrez, plusieurs approches complémentaires doivent être mises en œuvre.
Bien vivre avec votre diabète dépend surtout de vous! Mais bien sûr, votre médecin généraliste vous accompagne et vous guide au quotidien.
Le diabète est un état que l’on peut influencer par son mode de vie.
Le traitement du diabète est à la fois complexe et très simple!
Complexe, car il ne suffit pas de prendre une pilule magique pour tout arranger. Le diabète est un problème chronique, avec lequel il faut apprendre à vivre.
Simple, car dans bien des cas, de simples modifications des habitudes de vie suffisent à équilibrer le diabète.
Cela permet parfois d’éviter de devoir prendre des médicaments, ou de les retarder.
Pour résumer, bien vivre avec le diabète, c’est:
- Equilibrer son alimentation;
- Pratiquer suffisamment d’activité physique;
- Normaliser le taux de sucre dans le sang;
- Se maintenir en bonne santé en détectant et modifiant certaines habitudes de vie pour éviter d’aggraver les conséquences du diabète.
Diabète: équilibrer son alimentation
Chez une personne qui doit vivre avec le diabète, une alimentation variée et équilibrée est un élément essentiel du traitement.
Cela permet:
- de contrôler les variations de la glycémie (sucre dans le sang),
- de faire baisser le taux des graisses dans le sang,
- de réduire son poids si c’est nécessaire.
L’effet d’une alimentation variée et équilibrée est fortement renforcé par la pratique d’une activité physique régulière et modérée.
Quels aliments choisir?
La pyramide alimentaire est un « truc » facile pour choisir vos aliments (voir ici).
Contrairement à ce que l’on croit souvent, le principal ennemi du diabétique n’est pas le sucre, mais bien les graisses saturées (généralement celles d’origine animale, mais aussi de certaines huiles comme celle de palme).
De manière générale, il est conseillé de
- préférer des aliments à forte teneur en fibres,
- préférer des aliments à faible teneur en graisses,
- manger avec modération.
Si vous avez un excès de poids, vous avez sans doute tendance à manger des portions excessives. Il est important d’apprendre progressivement à vous servir des portions appropriées, modérées.
Bon à savoir : Des études récentes ont montré l’utilité d’adopter un régime méditerranéen chez les personnes ayant un surpoids et un diabète de type 2 découvert récemment.
Quelles sont les caractéristiques de ce régime méditerranéen ? Il est riche en légumes. On y utilise l’huile d’olive et on remplace la viande rouge par du poulet ou du poisson. Après quelques années, on constate que les personnes qui adoptent un tel régime ont moins souvent besoin d’un traitement médicamenteux pour faire baisser leur glycémie.
Attention : Certaines graisses sont particulièrement nocives pour le cœur et les vaisseaux: ce sont les graisses trans qui sont ajoutées dans les préparations industrielles comme les biscuits et pâtisseries, les viennoiseries, etc. A éviter absolument… en espérant qu’elles soient bientôt interdites, comme c’est déjà le cas dans certains pays.
Les fibres sont recommandées
Les fibres sont les principaux alliés du diabétique:
- Elles ralentissent le passage du sucre dans le sang, ce qui diminue les pics de glycémie. Par exemple, une tranche de pain blanc donnera plus vite un pic de sucre qu’une tranche de pain gris de même poids;
- Elles gonflent dans le tube digestif, ce qui procure une sensation de satiété qui dure plus longtemps;
- Les fibres ont également la réputation de faire baisser le cholestérol sanguin.
Il existe énormément d’aliments riches en fibres: pain entier, pâtes de blé entier, riz brun, céréales, légumineuses, légumes, fruits, noix. Essayez d’en mettre à vos menus! Vous pouvez lire sur ce sire notre article « Fibres: des bienfaits multiples ».
Manger avec modération
Limitez la quantité d’aliments mangés aux repas, surtout si vous avez un excès de poids.
- Certains aliments sont très gras et très sucrés: biscuits, tartes, gâteaux, beignets, bonbons, cassonades, chocolat, céréales sucrées, chocolat, confitures, miels, sirops, etc. Ces aliments contiennent souvent peu de fibres, beaucoup de calories … et très peu d’éléments nutritifs intéressants ! Réservez-les donc pour les moments d’exception et apprenez à les savourer par petites portions, lentement, pour que le plaisir dure plus longtemps, avec moins de culpabilité;
- Evitez les limonades, colas et autres boissons sucrées. Les boissons light ne sont pas conseillées, car les édulcorants entretiennent l’attirance pour le sucré;
- Limitez les aliments très salés (qui risquent de favoriser une augmentation de votre tension artérielle): charcuterie, moutarde, ketchup, biscuits d’apéritifs salés, sauces (soya notamment), soupes et autres aliments préparés du commerce, etc. Lorsque vous en consommez, faites-le de manière occasionnelle et en prenant de petites portions.
Des conseils généraux à adapter

Voici, à titre indicatif, les conseils généraux que l’on peut donner à une personne diabétique.
Attention: ils doivent être adaptés à votre réalité, à la gravité de votre diabète. Parlez-en avec votre médecin et surtout, fixez-vous des objectifs personnels (voir chapitre suivant).
- Partagez l’alimentation quotidienne en 3 repas.
D’éventuelles collations peuvent éviter d’avoir faim. Un fractionnement alimentaire adapté permet de répartir les apports glucidiques sur la journée et d’éviter les fluctuations importantes de la glycémie. - Contrôlez votre poids. Pour cela, il est nécessaire de limiter la consommation en graisses qui sont très riches en calories. Par exemple, n’associez pas plusieurs aliments gras dans un même repas. Pour cuisiner, pensez aux modes de cuisson sans matières grasses? (papillotes, vapeur, etc). Choisissez plutôt des produits laitiers écrémés ou demi-écrémés. Limitez la consommation de fromage à environ 30 à 50 g par jour.
- Augmentez la fréquence de consommation des poissons (2 fois/semaine au minimum) et diminuez celle de viande (pas plus de 120 g par jour, et pas tous les jours).
- Utilisez des matières grasses d’origine végétale (huiles et margarines). Ne mangez que très occasionnellement des fritures, des plats en sauce, des charcuteries, des pâtisseries.
- Mangez à chaque repas un féculent: des pâtes, du riz, du blé (ou d’autres céréales), de la semoule, des racines comme l’igname ou le manioc, de la banane plantain. Les légumes secs contiennent aussi des féculents: les pois chiches, les haricots (rouges, noirs, blancs), les flageolets, les lentilles, les fèves. Autres sources de féculents: le pain, les biscottes et les produits à base de céréales.
- Mangez à chaque repas une portion de légumes.
- Mangez 2 à 3 fruits par jour.
Par exemple, à un repas: 1 pomme ou 1 poire ou 1 orange ou 1 pamplemousse ou 3 clémentines ou 1/2 melon ou 1 pêche ou 1 brugnon ou 3 abricots ou 1 banane ou 1 petite mangue ou 1/4 ananas ou 2 kiwis. Vous pouvez aussi déguster 200 à 250 g de cerises, de fraises ou de framboises. Pour les fruits secs, on propose 2 à 3 unités (figues, pruneaux, dattes, abricots). Un dessert sucré peut parfois remplacer une portion de fruit. - Boire: la seule boisson indispensable est l’eau. Il est recommandé d’en boire 1,5 à 2 litres par jour. Les jus de légumes peuvent aussi être consommés, de même que le thé, le café, les tisanes. Les boissons alcoolisées peuvent être consommées modérément, par exemple, un verre de vin au cours du repas et un apéritif non sucré au cours de la semaine.
Objectifs alimentaires pour vivre avec votre diabète.
Pour vivre avec un diabète, une attention toute particulière doit être portée à l’alimentation.
Il ne s’agit pas de faire un « régime » mais de modifier profondément et durablement sa manière de s’alimenter.
Vous pouvez faire appel à un(e) diététicien(ne) – le prix de la consultation est d’ailleurs remboursé dans certains cas (demandez à votre médecin) – mais vous pouvez aussi commencer tout doucement, à votre rythme.
Voici quelques conseils pour vous guider.
- Premier conseil, essentiel: choisissez de changer les choses progressivement, en vous laissant le temps de vous habituer à vos nouveaux choix;
- Deuxième conseil: lorsque vous aurez changé 2 ou 3 habitudes dans votre alimentation, vous pourrez en introduire 2 ou 3 autres … mais sans oublier les premiers changements. Suivez votre rythme, en accord avec votre médecin évidemment. Celui-ci vous demandera peut-être d’aller un peu plus vite si votre état de santé le demande;
- Troisième conseil: vous n’êtes pas seul(e) au monde. Vous pouvez demander du soutien (votre médecin, un(e) diététicien(ne), un groupe de soutien, etc).
Bien informer votre médecin
Pour pouvoir faire comprendre à votre médecin quelles sont vos habitudes alimentaires, écrivez pendant une semaine ce que vous mangez.
Pour chaque repas, notez:
- le type d’aliment (par exemple pain ou poulet ou salade ou tomate, etc);
- la quantité approximative de chaque aliment (par exemple deux tranches de pain ou 200 g de pain, 1 blanc de poulet ou 150 g de poulet, une demi-assiette de salade ou 2 tomates, etc);
- n’oubliez pas de préciser les sauces qui accompagnent ces aliments (par exemple huile et vinaigre, ou jus de cuisson, etc).
Si vous avez un appareil photo digital, vous pouvez photographier votre assiette à chaque repas et amener votre appareil pour montrer ces photos à votre médecin.
Diabète: pratiquer suffisamment d’activité physique
Chez une personne qui doit vivre avec le diabète, une activité physique régulière est un élément essentiel du traitement, au même titre que l’alimentation ou les médicaments.
 Cela permet principalement:
Cela permet principalement:
- de contrôler les variations de la glycémie (sucre dans le sang),
- de réduire son poids si c’est nécessaire.
L’effet d’une pratique physique est fortement renforcé par l’adoption d’une alimentation variée et équilibrée. Les deux se renforcent mutuellement!
Une activité physique régulière aide à mieux consommer le sucre. Elle permet ainsi d’améliorer le diabète.
Pas besoin pour cela de devenir un grand sportif. Vous pouvez déjà obtenir des résultats favorables pour votre santé et votre diabète avec des activités modérées!
La régularité est essentielle
En effet, plus que l’intensité de l’effort, c’est surtout sa régularité qui compte.
Pour une personne qui a un pré-diabète ou un diabète, on conseille de réaliser au moins 45 minutes d’activité physique chaque jour.
L’activité de base, la plus simple (pas d’équipement, pas de coût) est la marche à pied.
Vous n’êtes certainement pas obligé de bouger 45 minutes d’affilée!
Vous pouvez par exemple faire de l’exercice 3 fois 15 minutes ou 4 fois 10-12 minutes. On conseille cependant de ne pas descendre en dessous de 10 minutes d’affilée.
Quelle activité physique pratiquer?
Votre médecin pourra vous conseiller, en tenant compte de votre état génétal.
Les activités physiques varient en intensité. Voici quelques exemples:
- Intensité faible: marcher lentement, laver la vaisselle, repasser, bricoler, jouer à la pétanque, etc. A pratiquer plutôt 60 à 75 minutes par jour;
- Intensité moyenne (plutôt recommandée): marcher rapidement, nettoyer le sol, passer l’aspirateur, jardiner, rouler en vélo, nager, danser, etc;
- Intensité élevée: courir, faire du VTT, bêcher, sauter à la corde, jouer au tennis, au football, au basket, etc.
Attention : demandez d’abord l’avis de votre médecin avant de vous lancer dans des activités intenses. Un bilan de vos facteurs de risque cardiovasculaires et d’éventuels tests sont nécessaires.
 L’activité physique régulière a encore bien des avantages:
L’activité physique régulière a encore bien des avantages:
- L’activité physique régulière diminue non seulement les risques liés au diabète et aux maladies cardiovasculaires, mais elle diminue aussi le risque de cancer, d’ostéoporose, etc;
- L’activité physique régulière renforce la sensation de bien-être général: elle améliore la qualité du sommeil, elle permet de mieux résister à la fatigue, elle procure une saine relaxation et diminue l’anxiété et le stress;
- L’activité physique régulière est aussi une assurance pour le grand âge: elle améliore la force, l’endurance, la souplesse, l’équilibre. Elle entretient les capacités respiratoires et maintient le cœur en pleine forme. Enfin, on pense qu’une activité physique régulière prévient le déclin de la mémoire et des fonctions intellectuelles. Tous ces avantages sont très importants pour aider les personnes âgées à rester plus longtemps autonomes;
Quelques conseils pour vous guider
Pour vivre avec un diabète, l’activité physique est très importante.
Il ne s’agit pas de devenir un athlète mais d’introduire petit à petit dans sa vie une nouvelle manière de bouger: faire à pied des choses que l’on a pris l’habitude de faire en voiture est déjà un très bon début.
Un petit truc? Procurez-vous un podomètre. Ce petit appareil – on en trouve déjà pour quelques euros – s’accroche à la ceinture et compte le nombre de pas que vous effectuez. Cela peut vous donner une idée de la quantité de pas que vous effectuez au quotidien, et vous aider à fixer facilement des objectifs chiffrés.
- Premier conseil, essentiel: choisissez de changer les choses progressivement. Essayez de vous y mettre à votre rythme, pour arriver progressivement aux 45 minutes minimum recommandées (rien ne vous empêche d’en faire plus). Fixez-vous des objectifs réalistes;
- Deuxième conseil: lorsque vous aurez changé 2 ou 3 habitudes dans votre vie, pour bouger plus, vous pourrez en introduire 2 ou 3 autres… mais sans oublier les premiers changements;
- Troisième conseil: vous n’êtes pas seul(e) au monde. Vous pouvez demander du soutien (votre médecin, un club de marche ou de sport, une association, etc).
Diabète: normaliser le taux de sucre dans le sang
Un des objectifs principaux du traitement du diabète est de normaliser la glycémie
(taux de sucre dans le sang).
L’alimentation et la pratique régulière d’une activité physique favorise le maintien d’une glycémie normale.
La prise d’un médicament antidiabétique vise le même but.
Pour stabiliser votre glycémie, il est essentiel d’adopter un mode de vie régulier. Par exemple, l’activité physique doit être pratiquée de préférence chaque jour.
Lorsqu’un diabète est diagnostiqué, il faut souvent plusieurs semaines à plusieurs mois pour arriver à normaliser durablement la glycémie.
Pour y arriver, votre médecin devra constater le résultat obtenu grâce aux changements de vie (alimentation et activités physiques) que vous adopterez progressivement.
S’il vous prescrit un médicament antidiabétique, il en adaptera doucement la dose.
Il est donc tout à fait normal que votre médecin et vous cherchiez pendant un certain temps la combinaison idéale pour votre cas particulier. Cela ne signifie pas que votre diabète est particulièrement grave et il n’y a aucune raison de vous décourager.
Comment savoir si la glycémie est normale?
On dispose de deux méthodes (complémentaires):
- L’une est la mesure de la glycémie sur un prélèvement de sang. C’est une photo instantanée.
Cette mesure est faite soit par prise de sang avec analyse au laboratoire, soit par prélèvement d’une goutte de sang au bout du doigt.
La glycémie à jeun doit être égale ou inférieure à 125 mg/dl. - L’autre est la mesure de l’hémoglobine glycosylée (HbA1c). En simplifiant, on peut dire que cette mesure donne une image moyenne de la glycémie au cours des 3 mois précédant la prise de sang.
L’ HbA1c doit être inférieure à 7.
L’autocontrôle de la glycémie
Dans certains cas, le médecin conseille au patient diabétique de contrôler lui-même sa glycémie.
Le patient prélève une goutte de sang au bout d’un doigt. La mesure est possible grâce à un appareil de mesure que le patient utilise à son domicile.
Conseils importants
- Lavez-vous les mains à l’eau tiède chaque fois avant de pratiquer un prélèvement de sang. Puis séchez-les bien. En effet, vous enlevez les traces de sucre et les résidus qui sont sur la peau: ils pourraient rendre l’analyse fausse. En réchauffant vos mains, vous aurez plus facilement une goutte de sang, sans devoir presser le doigt. En séchant vos mains, vous évitez que des traces d’eau diluent le sang (analyse faussée).
Faites la piqûre avec la lancette sur le côté d’un doigt, et changez de doigt à chaque fois. En effet, la face latérale du doigt est moins sensible que la pulpe. Vous éviterez aussi une éventuelle perte progressive de sensibilité du bout des doigts. - Changez chaque fois de lancette, vous aurez moins mal. En effet, la lancette s’émousse et pénètre moins facilement dans la peau.
Diabète: se maintenir en bonne santé

Avant tout, le traitement de votre diabète a pour objectif de vous maintenir en bonne santé.
Nous avons vu dans les chapitres précédents qu’une alimentation variée et adaptée, ainsi qu’une activité physique régulière, sont nécessaires pour arriver à normaliser votre glycémie, première condition pour préserver votre santé.
Cependant, une glycémie normale ne garantit pas à elle seule que votre diabète ne vous posera pas de problème.
Autrement dit, votre santé est globale et dépend d’un ensemble de facteurs physiques, sociaux et psychiques.
C’est pourquoi votre collaboration avec votre médecin traitant a tellement d’importance. Il sera votre partenaire non seulement pour vous aider à maintenir votre diabète sous contrôle, mais aussi pour surveiller votre santé dans toutes ces dimensions.
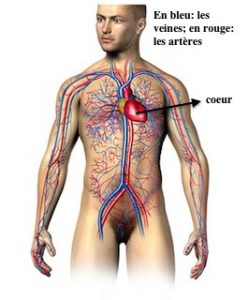
Par exemple, on sait que les personnes atteintes de diabète ont un risque accru d’avoir une maladie cardiovasculaire: atteinte du cœur (infarctus, angine de poitrine, troubles du rythme cardiaque), des artères (cerveau, membres inférieurs, etc).
Votre médecin pourra évaluer avec vous votre risque cardiovasculaire global.
Il pourra établir, avec vous, votre profil de risques et vous proposer des objectifs clairs.
Pour prévenir les affections cardiovasculaires, il est recommandé de voir « large » et de se fixer plusieurs objectifs.
De manière générale, pour la prévention des maladies cardiovasculaires, les actions suivantes sont recommandées:
- Réduire le poids en cas d’excès;
- Pratiquer une activité physique régulière;
- Avoir une alimentation variée (voir pyramide alimentaire);
- Arrêter le tabac;
- Traiter une hypertension si elle est présente;
- Diminuer le taux de cholestérol s’il est excessif (par une alimentation variée, combinée le plus souvent à un médicament).
La mise en place d’une approche globale de prévention des maladies cardiovasculaires est très progressive. Elle dépend de vous et des changements de mode de vie que vous accepterez. Vous pouvez lire sur ce site notre dossier consacré aux maladies cardiovasculaires.
Pour plus d’informations sur le tabac, lisez notre article « Tabac, préparez l’arrêt ».
Bon à savoir : une vaccination annuelle contre la grippe saisonnière est recommandée aux patients diabétiques. La vaccination contre le pneumocoque leur est également recommandée.
![]()
Chercher du soutien et s’organiser?
Vous n’êtes heureusement pas seul! Votre médecin généraliste est évidemment votre premier conseiller. Mais d’autres aides sont disponibles. Cette section vous propose diverses pistes et adresses.
Bien vivre avec son diabète, cela implique de modifier des habitudes, d’organiser sa vie quotidienne différemment, d’adopter de nouvelles activités, etc. Tout cela n’est ni évident ni facile.
Nous vous proposons quelques pistes pour trouver des informations, des idées, du soutien. Nous attirons aussi votre attention sur des conséquences indirectes, souvent moins connues, du diabète.
Votre entourage
Votre médecin généraliste est votre premier conseiller. N’hésitez pas à lui demander son avis, à lui confier vos difficultés. N’ayez pas peur de lui demander de vous expliquer à nouveau lorsque vous ne comprenez pas ses explications. Il devra parfois vous proposer de revenir le voir, lorsqu’il aura beaucoup d’informations ou de conseils à vous donner.
Expliquez à votre entourage familial que vous êtes atteint de diabète et que vous devez changer votre mode de vie. Changer vos habitudes est plus facile si votre famille vous aide. Proposez donc à votre conjoint(e) de vous accompagner chez le médecin, si vous n’êtes pas sûr(e) de pouvoir bien expliquer tout ce que le médecin vous a dit, ou si on ne vous comprend pas bien.
Si vous prenez des médicaments qui font baisser la glycémie, il est possible que vous fassiez des hypoglycémies. Vous pouvez aussi, en cas de maladie infectieuse par exemple, faire une hyperglycémie. Il est important que votre entourage familial et que votre entourage professionnel immédiat soient informés des signes de l’hypoglycémie et de l’hyperglycémie, afin de vous apporter une aide si nécessaire (voir « Les complications aiguës du diabète de type 2« ).
Diabète: votre permis de conduire
Vous conduisez?
Si vous êtes diabétique, vous devez renouveler votre permis de conduire.
Même si vous conduisez sans problème depuis longtemps, votre permis n’est en effet plus valable! Et vous risquez, en cas d’accident, de n’être plus couvert par votre assurance, même si vous avez payé votre prime!
Comment est-ce possible?
La loi précise que le titulaire d’un permis de conduire ne peut présenter certaines maladies. Le diabète en fait partie.
Pourquoi?
Avec le diabète, le taux de sucre dans le sang (glycémie) peut subir des variations rapides. Tant l’hypoglycémie que l’hyperglycémie altèrent la capacité de conduire: elles peuvent provoquer une perte de concentration, de la nervosité, de l’irritabilité, de la somnolence, voire une perte de conscience. Par ailleurs, chez certaines personnes souffrant depuis longtemps d’un diabète, celui-ci peut diminuer la vision ou entraîner d’autres diminutions de la capacité à conduire.
Que dit, en résumé, la loi?
La loi distingue les types de permis (pour consulter le texte de loi).
Les conditions pour obtenir le permis de groupe 1 (conducteur particulier) sont moins sévères que pour le permis 2 (véhicule de plus de 3500 kilos, ou transport de plus de 8 personnes, ou transports rémunérés -chauffeur de taxi par exemple).
Si vous êtes détenteur d’un permis de groupe 2, vous devrez voir un ophtalmologue, un endocrino-diabétologue et un médecin du travail.
La loi fait aussi une distinction selon les différents types de traitement du diabète.
- Si vous êtes traité par régime et/ou par certains médicaments (notamment ceux à base de metformine) ou par 1 ou 2 injections d’insuline, votre médecin traitant pourra évaluer votre situation et, le plus souvent, vous délivrer une attestation médicale.
- Si vous êtes traité par 3 (ou plus de 3) injections d’insuline par jour ou au moyen d’une pompe à insilune ou certains médicaments, avec donc un risque d’hypoglycémies, seul un endocrino-diabétologue pourra vous délivrer cette attestation médicale.
L’attestation d’aptitude pour le candidat au permis de conduire peut être téléchargée sur le site de l’Association Belge du Diabète.
- Pour télécharger le modèle d’attestation (groupe 1)
- Pour télécharger le modèle d’attestation (groupe 2)
Muni de l’attestation médicale, de votre permis de conduire en cours et de 2 photos d’identité, vous pouvez vous rendre à la commune.
L’administration communale vous délivrera un nouveau permis, dont la durée de validité sera limitée (5 ans maximum pour un permis du groupe 1 et 3 ans maximum pour un permis du groupe 2).
N’oubliez pas ensuite d’avertir votre compagnie d’assurances automobile que vous avez un permis avec restriction (durée de validité limitée), en joignant photocopie de votre nouveau permis.
Notez et demandez à votre médecin de noter dans votre dossier médical l’échéance de votre nouveau permis. Quelques semaines avant cette échéance, il faudra refaire les mêmes démarches.
Attention: le diagnostic de diabète ne figure ni sur l’attestation médicale remise à la commune, ni sur votre permis. Cette information est couverte par le secret médical et personne (ni l’administration communale, ni l’assurance, ni la police) ne peut vous demander la raison pour laquelle vous avez une attestation ou un permis avec restrictions.
Pour plus d’informations sur le permis de conduire et le diabète, vous pouvez consulter le site de l’Association Belge du Diabète; une brochure très complète peut également être commandée auprès de cet organisme.
Le « Passeport du diabète » et les conventions INAMI
Le Passeport du diabète est un document que vous pouvez obtenir auprès de votre mutuelle. Pour introduire votre demande, vous et votre médecin devrez remplir et signer un formulaire de demande.
Le Passeport du diabète est valable 3 ans. Durant cette période, il vous permet de bénéficier du remboursement partiel:
- de deux consultations par an chez un(e) diététicien(ne) agréé(e),
- de deux avis d’un podologue agréé par an; cette mesure n’est accessible qu’aux patients présentant un risque accru de lésions aux pieds (catégories 2b et 3 telles que décrites dans le Passeport du diabète).
Plus d’informations sur le site de l’INAMI.
Bon à savoir : en 2016, le « passeport du diabète » disparaît et est remplacé par le « Pré-trajet diabète », qui sera accessible à tous les patients atteints d’un diabète de type 2 auxquels ne s’appliquent ni le trajet de soins, ni aucune convention diabète. Cette nouvelle mesure doit encore être clarifiée au sein des services de l’INAMI.
Diabète: le « trajet de soins »
Certains diabétiques de type 2 peuvent bénéficier d’un « trajet de soins ».
Le trajet de soins est un contrat proposé par l’INAMI (Institut National d’Assurance Maladie Invalidité), qui permet de bénéficier de la gratuité de certaines prestations médicales et paramédicales.
Il faut remplir certaines conditions pour avoir accès au trajet de soins.
- Il y a des conditions médicales.
Le trajet de soins n’est pas accessible aux femmes enceintes et aux personnes atteintes d’un diabète de type 1.
Une personne atteinte de diabète de type 2 peut conclure un contrat de trajet de soins- soit si elle est déjà sous traitement à l’insuline, comprenant 1 ou 2 injections d’insuline par jour
- soit si le traitement avec des comprimés devient insuffisant et si le médecin envisage un traitement à l’insuline.
- Il y a des conditions administratives.
-
- avoir un dossier médical global (DMG) géré par son médecin généraliste
- consulter au moins 2 fois par an son médecin généraliste et 1 fois par an son médecin spécialiste
- signer un contrat « trajet de soins »
Si vous souhaitez adhérer à un trajet de soins, parlez-en avec votre médecin. Dans la plupart des cas, la décision est le résultat d’une discussion entre vous, votre médecin généraliste et votre médecin spécialiste.
Qu’est-ce qu’un DMG?
Le dossier médical global (DMG) comprend toutes vos données médicales (vaccinations et dépistage, opérations, maladies chroniques, traitements en cours, etc). Il permet un meilleur suivi de votre santé et une meilleure concertation entre les médecins qui sont amenés à vous soigner. Si vous demandez un DMG à votre médecin généraliste, le montant remboursé pour une consultation de votre médecin généraliste, à son cabinet ou à votre domicile, sera plus important.
Le DMG est gratuit. Vous payez un certain montant pour l’ouverture du DMG à votre médecin généraliste, mais votre mutualité rembourse la totalité de ce montant.
Un trajet de soins débute à la date à laquelle le médecin conseil de votre mutualité reçoit une copie du contrat de trajet de soins (signé par vous, votre médecin généraliste et un médecin spécialiste). A partir de ce moment, vous avez un meilleur remboursement des consultations par la mutuelle. Attention, ceci n’est pas valable pour les visites à domicile.
Lorsque vous allez en consultation chez votre médecin généraliste ou spécialiste pour votre diabète, vous payez le montant de la consultation. Mais votre mutualité rembourse la totalité du tarif officiel si votre médecin est conventionné. Si votre médecin demande un supplément (s’il n’est pas conventionné), vous payez vous-même cet éventuel surcoût
Attention : vous pouvez perdre les avantages du trajet de soins si vous ne respectez pas le nombre minimum de consultations par an chez votre médecin généraliste (2) ou médecin spécialiste (1) ou si vous ne faites plus gérer votre dossier médical global par votre médecin généraliste.
Pour en savoir plus sur les trajet de soins, vous pouvez consulter le site « Trajets de soins » proposé par l’INAMI.
Diabète: l’alimentation
Pour obtenir des informations complémentaires sur l’alimentation, vous pouvez consulter:
- le site et les documents édités par le Plan National Nutrition Santé belge,
- le site mangerbouger
- le site du Programme National Nutrition Santé français qui regorge d’informations et offre également la possibilité de télécharger de nombreux guides d’information.
Vous pouvez aussi participer à des ateliers pratiques en groupe. Sous de multiples dénominations (« alimentation saine », « cuisine », etc), ils permettent de recueillir une foule d’informations et de connaissances diététiques, d’expérimenter et d’échanger des recettes. Pour en connaître les adresses à proximité de chez vous, vous devrez sans doute mener une véritable enquête: renseignez-vous auprès de votre commune ou CPAS, de votre médecin, de votre mutuelle ou d’un mouvement féminin.
Si vous souhaitez des conseils alimentaires personnalisés, votre médecin pourra vous donner l’adresse d’un(e) diététicien(ne).
Bon à savoir : le saviez vous? Certaines mutuelles interviennent financièrement dans le coût des traitements d’aide au sevrage tabagique.
Des activités physiques organisées
 Pour obtenir des informations complémentaires sur l’activité physique, vous pouvez consulter
Pour obtenir des informations complémentaires sur l’activité physique, vous pouvez consulter
- le site du Plan de promotion des attitudes saines en Communauté française,
- le site du Programme National Nutrition Santé français qui regorge d’informations et offre également la possibilité de télécharger de nombreux guides d’information.
Si vous souhaitez pratiquer une activité physique avec d’autres personnes, rejoignez un groupe (par exemple de gymnastique ou de marche). Renseignez-vous auprès de votre commune ou CPAS, d’un centre sportif ainsi qu’auprès de votre mutuelle ou d’un mouvement féminin.
L’ADEPS propose sur son site des activités pratiquement pour chaque week-end (voir rubrique « points verts » notamment).
Enfin, dans le cadre des « trajets de soins », des groupements locaux organisent parfois des activités de groupes. Renseignez-vous auprès de votre médecin ou d’une assistante sociale dans votre région.
Le diabète au travail
Un diabétique peut postuler pour n’importe quel emploi, à quelques exceptions près: par exemple un travail qui a une influence sur la sécurité d’autres personnes (pilote d’avion, conduite de véhicules dangereux comme des engins de chantier, etc). Le diabète a très peu de répercussions sur un travail de bureau.
Les risques aigus éventuels sont liés aux hypoglycémies et plus rarement aux hyperglycémies.
Pour cette raison, certains aménagements du temps de travail sont parfois nécessaires. Il est parfois préférable de ne pas travailler seul si le diabète est instable, avec un risque de perte de connaissance. Il est alors utile d’expliquer à un collègue en qui on a confiance les gestes à poser en cas de problèmes. Il faut aussi avoir la possibilité de consommer des boissons et une collation à tout moment, afin de réagir aux premiers signes d’une hypoglycémie.
Eventuellement, l’accès à un local isolé est souhaitable, pour pouvoir pratiquer une injection d’insuline. Enfin, le travail à pause nécessite une adaptation des horaires de prise de médicaments et des repas.
Les complications à long terme du diabète peuvent affecter la capacité de travail, voire parfois devenir une source de handicap.
Le médecin du travail peut conseiller le travailleur et proposer à l’employeur une adaptation du poste de travail: par exemple éclairage et écran adapté en cas de troubles visuels ; vêtements de protection en cas de perte de sensibilité des extrémités (pieds et mains).
Dans certaines circonstances, le médecin du travail peut être amené à déclarer le travailleur inapte à son poste de travail: lorsqu’il s’agit d’un poste de sécurité, d’un poste de vigilance ou d’un poste avec utilisation des radiations ionisantes; cette inaptitude ne porte que sur ces aspects de sécurité, vigilance et radiations. Dans ces cas limités, il peut proposer un changement de poste ou un reclassement professionnel.
Vous ne devez pas informer votre employeur (ou votre éventuel futur employeur en cas de procédures d’embauche) de votre état. Seul le médecin du travail (tenu au secret professionnel) peut être informé et est habilité à juger votre aptitude au travail. Il est souvent préférable de l’informer lors de la visite d’embauche et de la visite périodique, afin qu’il puisse tenir compte de l’éventualité de complications aiguës et de leur compatibilité avec votre sécurité (aptitude au poste).
Un employeur ne peut pas mettre fin à votre contrat en raison de votre diabète.
Pour en savoir plus
Le site de l’Association Belge du Diabète regorge d’informations. L’association propose également divers services à ses membres. En savoir plus
![]()
Références principales
- Diabète sucré de type 2. Recommandations de bonne pratique (2015). Domus medica & Société Scientifique de Médecine Générale.
- Fiche Info Patient Diabète de type 2, Promo Santé et MG
- Diabète sucré de type 2. Article ID: ebm0020b(001.028). Ebpracticenet.be
- L’usage efficient des insulines, en monothérapie ou en association avec des antidiabétiques oraux, dans le traitement du diabète. Réunion de consensus 29 mai 2008. Institut National d’Assurance Maladie-Invalidité.
- Aider les patients obèses à maigrir sans médicament. Rev Prescrire 2007; 27 (282): 280.
- Retarder la survenue du diabète de type 2. Fiche info patient. Rev Prescrire février 2010
- Prévenir ou retarder le diabète de type 2: diététique et activité physique pour cetianes personnes. rev Prescrire 2006; 26 (276): 676-684.
- Diabète de type 2: régime méditerranéen pour maîtriser l’HbA1c. Rev Prescrire 2010; 30 (323): 691.
- Diététique du diabète de type 2: perdre du poids, préférer les aliments d’un régime méditerranéen », sans interdits. Rev Prescrire 2009; 29 (304): 120-126.
Dernière mise à jour 15/09/2021