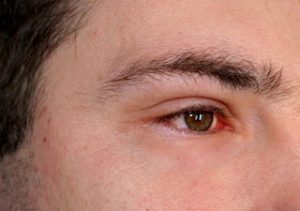
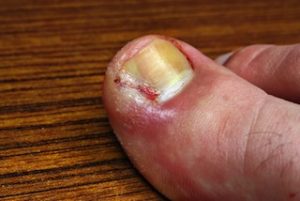
Les inflammations de l’eczéma constituent les plus fréquentes des maladies de peau. Elles se présentent sous forme de rougeurs, de fines vésicules, de squames et/ou de démangeaisons. En aucun cas, elles ne sont contagieuses.
 Elles surviennent par poussées de durées variables, au cours desquelles les symptômes s’aggravent.
Elles surviennent par poussées de durées variables, au cours desquelles les symptômes s’aggravent.
Feu orange : de 15 à 30 % des enfants sont touchés par l’eczéma. Et de 2 à 10 % des adultes.
Bon à savoir : ces 30 dernières années, le nombre de personnes atteintes aurait plus que doublé (1).
A chaque âge, ses problèmes
L’eczéma se présente sous des formes, des intensités et sévérités variables : en réalité, on devrait parler « des eczémas ».
L’eczéma (ou la dermatite) atopique est la forme plus courante.
Généralement, cet eczéma apparaît avant l’âge de 5 ans; le plus souvent, il débute même quelques semaines après la naissance.
Des squames apparaissent sur le cuir chevelu; parfois, elles forment des croûtes jaunâtres dans les cheveux ou derrière les oreilles. On parle souvent de « croûte de lait ».
Une autre manifestation est l’apparition de petites cloques sur les joues de l’enfant, ses fesses, son cou, son thora. Généralement, de petites croûtes se forment. A la longue, la peau devient rouge et sèche, des plaques surviennent, accompagnées de démangeaisons.
A partir de 2 ans, les plaques colonisent plutôt les plis du coude, des poignets, des genoux. On parle « d’intertrigo ».
Une autre forme d’eczéma est l’eczéma de contact.
L’eczéma de contact peut se déclencher à tout âge, lors du contact entre la peau et certaines substances à laquelle elle réagi. Des plantes, des produits cosmétiques (parfums par exemple), des métaux (le nickel des bijoux, par exemple), des boutons (comme ceux des jeans), des poudres à lessiver ou des adoucissants, des sparadraps, des médicaments, etc., peuvent être à leur origine.
Les signes sont souvent localisés à la zone de contact, mais peuvent parfois se propager ailleurs sur le corps. La peau rougit, des petits boutons chatouillent, des cloques se forment parfois. En cas de persistance de l’exposition, la peau risque de devenir brunâtre, sèche, et de s’épaissir. Les eczémas de contact photosensibles, qui apparaissent au soleil, font partie de cette catégorie.
Bon à savoir : un allaitement exclusif – sans aucune autre forme d’alimentation- jusqu’à 3 mois protègerait les enfants contre l’eczéma atopique.
Feu orange: l’eczéma atopique disparaît généralement à l’adolescence, et souvent même bien avant cela. Il ne persiste à l’âge adulte que dans une faible proportion des cas.
Attention : Malgré la gêne et les démangeaisons, l’eczéma ne doit pas être gratté, car cela peut entraîner une infection et provoquer, par exemple, de l’impétigo, une atteinte bactérienne de la peau.
Des traitements adaptés pour l’eczéma atopique
Les causes de l’eczéma sont complexes.
On sait qu’il existe une prédisposition génétique, mais des facteurs de l’environnement influencent aussi son apparition. Il est souvent associé à une allergie: des aliments (dont le lait de vache), des plantes, des animaux, des poussières dans l’air, etc. se trouvent souvent à son origine. Des facteurs émotionnels, comme l’anxiété et le stress, jouent également sur les poussées.
Des tests peuvent être pratiqués par le médecin, pour préciser la cause de l’eczéma: tests cutanés, analyse de sang.
Pour tenter d’éviter l’apparition de l’eczéma, ou pour atténuer ce dernier, on conseille d’éviter les produits auxquels la personne peut être allergique.
Par ailleurs, sur les conseils du médecin traitant, certains soins quotidiens de la peau permettent d’améliorer la situation: mettre de l’huile (non parfumée!) dans le bain de l’enfant, utiliser un savon gras et très doux, bien hydrater la peau avec des crèmes hydratantes. Parfois, ces simples soins suffisent à empêcher, à long terme, le recours à des médicaments.
En présence de lésions persistantes, il faut parfois appliquer des crèmes contenant des médicaments, notamment de la cortisone. En usage local et bref, la cortisone entraîne peu d’effets secondaires et permet d’atténuer l’inconfort et de réduire l’inflammation.
En cas de surinfection des lésions, le médecin prescrira une pommade contenant des antibiotiques. En cas d’allergie marquée, des anti-histaminiques pourront être utiles.
Pour ceux que le sujet intéresse, nous proposons la lecture complémentaire d’un article paru dans la revue Equilibre (EQ 43/04).
Photo © aldegonde le compte
Mise à jour 13/07/2021
Références
– (1) Williams H, Flohr C. How epidemiology has challenged 3 prevailing concepts abour atopic dermatitis. J Allergy Clin Immunol 2006;118:209-13 cité sur Eczéma / Passeportsanté.net.
– K. Despontin. Approche pratique de la dermatite atopique de l’enfant. Revue de Médecine Générale. 2006; 232: 168-174.
– K. Despontin. Prise en charge de la dermatite atopique.Revue de Médecine Générale. 2006; 232: 192- 197
– Dermatite atopique chez l’enfant: tableau clinique et diagnostic. Article ID: ebm00646(031.044). www.ebmpracticenet.be. Site réservé aux médecins.
– Derrmatite allergique. Article ID: ebm00280(013.013). www.ebmpracticenet.be. Site réservé aux médecins.